Approches en matière de traitement et d'immunothérapie du VIH : un bref aperçu
Rédigé par Devan Nambiar, MSc, Branka Vulesevic, PhD, et Cecilia Costiniuk, MD MSc
Revue médicale par le Dr Jonathan Angel et le Dr Carla Coffin, MD
À propos de cette ressource
Ce document, produit par le groupe de réflexion sur la guérison et les immunothérapies du CTN+en réponse aux demandes des membres de la communauté, est destiné aux personnes vivant avec le VIH, au personnel de première ligne et aux membres de la communauté qui souhaitent obtenir des informations sur le système immunitaire et sur les stratégies potentielles de guérison et d'immunothérapie du VIH qui font actuellement l'objet de recherches. Avant de présenter ces principales approches, un bref aperçu du système immunitaire - et de l'impact du VIH sur le système immunitaire - est fourni. Les différentes phases des essais cliniques sont également décrites.
Ce document a été revu par les membres de la communauté pour des raisons de clarté et d'accessibilité. Si vous avez des suggestions ou des questions, n'hésitez pas à nous contacter à l'adresse info@ctnplus.ca.
Vue d'ensemble du système immunitaire
Le système immunitaire est constitué de cellules et d'organes qui vous protègent contre divers agents pathogènes ou "germes", tels que les bactéries, les virus, les champignons et les parasites, qui peuvent provoquer des infections et des maladies. Le système immunitaire se débarrasse également des cellules mortes et potentiellement dangereuses, telles que les cellules précancéreuses.
Première ligne de défense
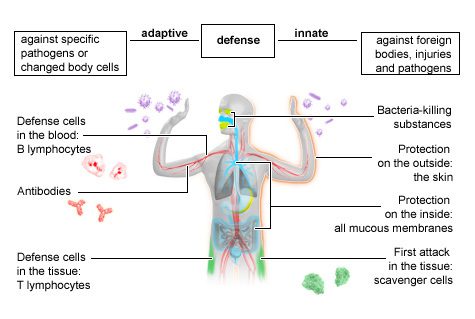
L'immunité innée est la première ligne de défense contre les envahisseurs. Elle est dite "innée" car elle est présente dès la naissance et n'a pas besoin d'être exposée à un agent pathogène spécifique pour être activée. Le système immunitaire inné est constitué de barrières physiques (peau et muqueuses qui bloquent le mouvement des cellules étrangères), d'enzymes (protéines qui accélèrent les réactions chimiques), de phagocytes (cellules qui entourent et tuent les envahisseurs, ingèrent les matières étrangères et éliminent les cellules mortes), de récepteurs cellulaires (qui détectent les micro-organismes ou les germes et signalent une réponse défensive) et de cytokines et chimiokines (protéines qui facilitent la communication entre les cellules avec un éventail de fonctions stimulantes et inhibitrices).
Le système immunitaire inné n'a pas besoin d'avoir été exposé au préalable à un agent pathogène pour savoir comment réagir. Lorsque l'immunité innée ne suffit pas à tuer l'agent pathogène, le système immunitaire adaptatif entre en jeu.
également connue sous le nom d'immunité acquise
L'immunité adaptative, également appelée immunité acquise, met plus de temps que l'immunité innée à reconnaître les agents pathogènes, mais elle développe des réponses spécifiques à chaque agent pathogène qu'elle rencontre. Le système immunitaire adaptatif se souvient alors de cette réponse pour la prochaine fois qu'il rencontre le pathogène, afin de pouvoir réagir rapidement et efficacement et de permettre à l'organisme de guérir rapidement.
Vous pouvez également entendre les termes d'immunité cellulaire et d'immunité humorale. L'immunité cellulaire fait référence aux réponses immunitaires adaptatives utilisant des cellules immunitaires telles que les cellules T et les cellules B. L'immunité humorale fait référence aux réponses immunitaires liées aux anticorps. L'immunité humorale fait référence aux réponses immunitaires liées aux anticorps. Lors de la plupart des infections, ces deux branches du système immunitaire adaptatif travaillent ensemble pour combattre et protéger les agents pathogènes. Pour en savoir plus sur les différents types de cellules immunitaires impliquées dans ces cascades, consultez la rubrique Cellules du système immunitaire adaptatif ci-dessous.
Neutrophiles
Ces cellules représentent entre 50 et 80 % de l'ensemble des globules blancs. Elles constituent la première ligne de défense du système immunitaire. Les neutrophiles capturent et détruisent les agents pathogènes envahissants en créant des "pièges" et en les ingérant. Les neutrophiles contribuent de manière importante au recrutement, à l'activation et à la programmation d'autres cellules immunitaires. Ils sécrètent également diverses cytokines et chimiokines pro-inflammatoires et immunomodulatrices qui renforcent le recrutement et les fonctions d'autres cellules. Les neutrophiles interagissent également avec toute une série de cellules immunitaires et non immunitaires et contribuent à la résolution de l'inflammation et à la promotion de la guérison en éliminant les débris et en libérant des facteurs de croissance qui stimulent les mécanismes de réparation.
Cellules dendritiques et macrophages
Les cellules dendritiques sont un type de cellule qui présente l'antigène au système immunitaire et sont réparties dans tout le corps. En grec, macrophage signifie "gros mangeur". Comme leur nom l'indique, ces cellules agissent comme des charognards, engloutissant ou "mangeant" les agents pathogènes. Ces cellules sont situées aux points d'entrée des muqueuses, comme la bouche, le vagin et le rectum, et dans différents organes, comme l'intestin, les poumons, le foie et le cerveau. Ces cellules capturent et transportent également les envahisseurs vers les organes lymphatiques. Une fois englouti, un petit morceau de l'envahisseur étranger - appelé antigène - est affiché à la surface du macrophage. Le système immunitaire adaptatif utilise alors cette information pour programmer des cellules immunitaires spécifiques et produire des anticorps afin de mettre en place une réponse. Les macrophages produisent également des cytokines, des messagers chimiques qui ordonnent à d'autres cellules immunitaires de passer à l'action.
Cellules T
Une fois les agents pathogènes détruits et affichés à la surface des macrophages, ils peuvent être reconnus par les cellules T CD4, également connues sous le nom de cellules T auxiliaires. Lorsque les cellules CD4 voient les antigènes, elles communiquent avec d'autres cellules T, telles que les cellules T tueuses et les macrophages, en libérant de nombreuses cytokines différentes. Les cellules T tueuses, également appelées cellules T cytotoxiques, attaquent et détruisent directement les cellules infectées par des agents pathogènes, ainsi que d'autres cellules anormales ou précancéreuses. Une fois que l'envahisseur étranger a été tué, les lymphocytes T suppresseurs indiquent au système immunitaire de cesser le combat. Les lymphocytes T tueurs et les lymphocytes T suppresseurs sont des types de lymphocytes T CD8.
cellules b
Les cellules B sont également activées par les cellules CD4. Lorsqu'une cellule B reconnaît un antigène, elle produit des protéines spécifiques appelées anticorps. Les anticorps s'attachent aux antigènes pour les neutraliser ou les paralyser. Il faut généralement quelques semaines pour fabriquer un anticorps lorsqu'un agent pathogène est rencontré pour la première fois. Toutefois, si le système immunitaire est à nouveau exposé au même agent pathogène, des cellules B spécialisées, appelées cellules B mémoires, se souviennent de l'agent pathogène et entrent immédiatement en action pour le neutraliser. Ce mécanisme d'exposition préalable est à la base de la plupart des vaccinations utilisées aujourd'hui.
Les composantes innées et humorales du système immunitaire agissent ensemble et déclenchent une cascade complexe de fonctions immunitaires, comme le montre la figure ci-dessous.
Fig. 1. En bref. Le système immunitaire inné et adaptatif. 2023. Bibliothèque nationale de médecine.
Le VIH et le système immunitaire
Première ligne de défense
Le VIH est un type de virus appelé rétrovirus, ce qui signifie que son matériel génétique, l'ARN, est converti en ADN lorsqu'il infecte une cellule hôte. Cela se produit grâce à l'activité d'une enzyme appelée transcriptase inverse. L'ADN du VIH est ensuite inséré (intégré) dans l'ADN de la cellule hôte. Dans les heures qui suivent sa pénétration dans l'organisme, le VIH attaque les cellules du système immunitaire, et en particulier les cellules CD4. Le VIH transforme ces cellules CD4 en usines qui fabriquent de nouvelles copies du virus. Le corps réagit normalement à cette nouvelle infection en stimulant les cellules B à produire des anticorps contre le VIH. Cependant, ces anticorps ne se débarrassent pas du VIH, comme c'est le cas pour de nombreuses autres infections.
En se reproduisant, le VIH endommage ou tue les cellules CD4 qu'il a infectées. Avec le temps, le nombre et le type de cellules CD4 diminuent. En l'absence d'un nombre suffisant de cellules CD4, le système immunitaire peine à mettre en place une réponse adéquate. Le VIH peut également infecter les macrophages et d'autres cellules immunitaires et altérer leur fonctionnement. Lorsque la réponse immunitaire n'est pas correctement activée et organisée, les personnes risquent de contracter des infections opportunistes et des cancers qui n'affectent généralement pas les personnes dont le système immunitaire est intact. En se répliquant et en se déplaçant dans l'organisme, le VIH forme des "réservoirs".
également connue sous le nom d'immunité acquise
Un réservoir de VIH est un ensemble de cellules T CD4 inactives, "au repos" ou latentes, infectées par le VIH. Ces réservoirs peuvent se trouver dans tout l'organisme, notamment dans l'intestin, les tissus lymphoïdes, le sang, le cerveau, les voies génitales et la moelle osseuse. On ne sait pas exactement quand les réservoirs sont établis, mais des recherches récentes suggèrent que cela pourrait se produire dès 24 heures après l'infection initiale. Les cellules infectées par le VIH dans ces réservoirs continuent à se copier, élargissant le réservoir tout en se cachant du système immunitaire et des médicaments antirétroviraux.
La thérapie antirétrovirale (ART) empêche le VIH de faire des copies de lui-même et donc d'infecter d'autres cellules CD4. Lorsque le traitement antirétroviral est instauré peu de temps après l'infection, il n'empêche pas la formation de réservoirs, mais peut en réduire la taille. En outre, les cellules CD4 étant des acteurs clés de la réponse immunitaire, l'instauration précoce d'un traitement antirétroviral peut donner à l'organisme une chance de reconstituer ses cellules CD4 et de se protéger ainsi contre d'autres infections. Cependant, l'ART doit être pris tout au long de la vie. Si le traitement est interrompu, le VIH caché dans les réservoirs se réveillera et commencera à se répliquer, ce qui provoquera une remontée du VIH dans le sang dans les deux semaines suivant l'arrêt du traitement. La nécessité d'un traitement antirétroviral à vie est l'une des principales raisons pour lesquelles les gens s'intéressent à la mise au point d'un remède contre le VIH. L'élimination du VIH de l'organisme (guérison complète) nécessitera non seulement l'élimination du VIH de la circulation sanguine, mais aussi des réservoirs viraux.
Aperçu de la recherche sur la guérison du VIH
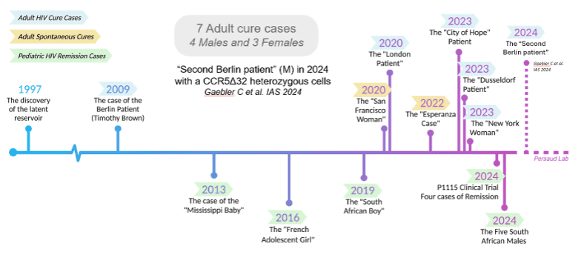
Depuis le "Patient de Berlin" en 2009, première personne au monde à avoir été guérie du VIH, sept personnes ont été guéries du VIH. Après avoir subi une radiothérapie pour un cancer, chacune de ces personnes a reçu une greffe de cellules souches provenant de donneurs qui avaient une immunité naturelle contre le VIH (voir Thérapies géniques ci-dessous).
En 2024, quinze ans plus tard, trois personnes ont été guéries du VIH après que des greffes de cellules souches ont remplacé toutes les cellules de leur système immunitaire. Les greffes de cellules souches ont été réalisées dans le but premier de traiter les cancers du sang et de sauver des vies. Cette procédure est risquée et 5 à 10 % des personnes recevant une greffe de cellules souches ne survivent pas, ce qui signifie qu'il ne s'agit pas d'une option viable pour guérir le VIH chez les personnes qui n'ont pas de cancer. Trois autres cas similaires ont été signalés, mais il est trop tôt pour savoir si le VIH a été complètement éliminé chez ces personnes. Par ailleurs, plusieurs cas de contrôle du VIH après l'arrêt du traitement antirétroviral ont été signalés. Chez ces personnes, le VIH peut encore être présent à des niveaux extrêmement bas, mais il est contrôlé par leur système immunitaire.
La figure ci-dessous montre la chronologie de ces étapes de rémission et de guérison, présentée lors de la conférence AIDS 2024. Le patient de Berlin en 2009 a suscité d'importants efforts de recherche au niveau mondial pour trouver un remède qui serait sûr, efficace et largement disponible. Les informations présentées ci-dessous ne constituent pas une liste exhaustive de toutes les recherches sur la guérison, mais mettent en lumière plusieurs des approches de recherche sur la guérison du VIH qui sont actuellement évaluées dans le cadre d'essais cliniques.
Fig.2. IAS. 2024. Boîte à outils de connaissances SIDA 2024. Points forts de la25e conférence internationale sur le sida.
La recherche sur la guérison du VIH peut être classée dans l'une des deux catégories suivantes, en fonction de l'objectif global de la stratégie :
Eradication ou élimination complète
Ce type de guérison consiste à se débarrasser de l'ensemble du VIH à tous les endroits du corps. On parle également de "guérison complète" ou de "guérison stérilisante".
Contrôle durable sans antirétroviraux
Il s'agit d'un traitement qui permet au VIH d'être toujours présent dans le corps, mais il n'est pas actif et ne peut pas affecter la santé d'une personne ou être transmis à d'autres personnes. On parle également de "guérison fonctionnelle". La plupart des chercheurs pensent que cette approche a plus de chances d'aboutir qu'une guérison complète. On parle parfois de rémission du VIH. La rémission signifie que le VIH n'est pas actif dans le corps ; il n'y a pas de garantie de contrôle du virus à vie, et cela suggère la nécessité d'un suivi continu pour s'assurer que les niveaux du virus n'augmentent pas à nouveau de nombreuses années plus tard.
Stratégies de guérison du VIH
Vous trouverez ci-dessous plusieurs catégories d'essais de traitement du VIH, ainsi que de brèves descriptions. Chaque approche présente des avantages et des difficultés.
Sous-titre facultatif
Cette approche est également appelée "kick and kill". Les cellules au repos contenant le VIH latent sont "mises en action", puis les cellules nouvellement activées sont "tuées" ou éliminées. Lorsque les cellules et le virus deviennent actifs, il y a une expression accrue des protéines virales qui sont reconnues et attaquées par le système immunitaire. Parallèlement à l'activation des cellules porteuses du VIH, le traitement antirétroviral empêche les cellules non infectées d'être infectées par le virus nouvellement activé. Pour éliminer les cellules activées, les ARS doivent être associées à des thérapies qui stimulent le système immunitaire, comme les agonistes des récepteurs de type Toll (TLR), les inhibiteurs de points de contrôle immunitaire, les vaccins thérapeutiques et les anticorps largement neutralisants. Ces stimulateurs du système immunitaire sont présentés ci-dessous (voir Approches basées sur le système immunitaire ci-dessous).
Certaines ARS sont déjà utilisées chez l'homme pour d'autres pathologies (par exemple, le traitement du cancer) et des recherches ont été menées sur leur utilisation chez les personnes atteintes du VIH.
Contrairement à l'approche "choquer et tuer", cette approche vise à réduire définitivement au silence le VIH latent à l'aide d'agents favorisant la latence (LPA), en "bloquant" la transcription dans le cycle de vie de la cellule. Les agents utilisés seraient spécifiques au VIH (par exemple, en ciblant un gène spécifique au VIH). Au fil du temps, le virus serait piégé dans les cellules réservoirs et ne pourrait plus s'échapper. Le traitement antirétroviral ne serait plus nécessaire.
À ce stade, cette approche est théorique. Il n'existe actuellement aucune thérapie à base d'APL approuvée par la Food and Drug Administration américaine ou par Santé Canada pour une utilisation chez l'homme, et aucun essai clinique n'a été réalisé.
Les gènes sont les éléments les plus fondamentaux de l'information héréditaire et portent l'ADN chez tous les êtres vivants, y compris les humains et les virus. Les chercheurs pensent que les traitements qui modifient le comportement des gènes peuvent être utilisés pour guérir le VIH. Il existe trois grandes approches de la thérapie génique :
l'élimination des gènes du VIH qui lui permettent de pénétrer dans les cellules immunitaires et de les infecter
Les gènes qui fournissent les instructions permettant au VIH de pénétrer dans les cellules sont supprimés. Bien que le VIH reste dans l'organisme, il est incapable d'infecter les cellules.
l'introduction dans nos cellules immunitaires de gènes qui les rendent résistantes au VIH
Certaines personnes naissent avec des gènes protecteurs. Ces personnes sont protégées parce qu'elles ne produisent pas, à l'extérieur de leurs cellules immunitaires, un récepteur appelé CCR5 dont le VIH a besoin pour pénétrer dans les cellules et les infecter. Le patient de Berlin a reçu une greffe de cellules souches d'un donneur présentant une mutation génétique qui signifie que ses cellules T CD4 n'expriment pas le CCR5, ce qui les rend résistantes à l'infection par le VIH.
éliminer les éléments génétiques du VIH qui se sont intégrés dans l'ADN des cellules immunitaires infectées
Cette approche utilise des technologies (par exemple, CRISPR) qui s'accrochent très précisément aux gènes du VIH qui se sont intégrés dans l'ADN humain et les coupent, les remplaçant par des régions plus courtes d'ADN inactif, sans nuire à la cellule. Cette approche a été utilisée avec succès en laboratoire pour produire des cellules T résistantes au VIH.
Ces approches renforcent la capacité du système immunitaire à éliminer les cellules infectées et à obtenir une guérison. Ces approches ne sont pas utilisées seules, mais sont combinées à d'autres approches. Trois approches principales sont à l'étude :
Anticorps largement neutralisants (bNAbs)
Comme les anticorps classiques, les bNAbs reconnaissent les antigènes présents à la surface des macrophages, puis recherchent et neutralisent d'autres antigènes dans l'ensemble du corps. Cependant, alors que les anticorps ordinaires ne peuvent s'associer qu'à un antigène spécifique et le détruire, les bNAbs peuvent reconnaître et cibler de nombreux antigènes différents. Ainsi, les AcNb peuvent reconnaître plusieurs souches de VIH, ce qui les rend plus efficaces pour attraper et détruire le virus dans l'ensemble de l'organisme.
Thérapie par cellules T à récepteur d'antigène chimérique (CAR)
La thérapie CAR T est approuvée pour certains types de leucémie et fait l'objet d'études pour d'autres types de cancers. Pour les personnes vivant avec le VIH, cette approche peut être utilisée pour reprogrammer les cellules T afin qu'elles identifient et éliminent mieux les cellules contenant le VIH. Des essais cliniques explorant les cellules CAR T en tant qu'approche pour guérir le VIH sont en cours chez l'homme.
Très probablement, nous aurons besoin d'une combinaison d'approches pour parvenir à un contrôle continu du VIH sans médicaments anti-VIH. Les scientifiques recherchent des moyens sûrs de combiner les différentes approches de la recherche sur la guérison du VIH. Diverses stratégies de combinaison font actuellement l'objet d'essais cliniques. Par exemple, dans une étude de preuve de concept visant à induire une rémission du VIH, vingt participants sont soumis à cinq étapes d'intervention 1) administration d'un vaccin ADN, d'un vaccin MVA Boost, d'un agoniste TLR9 (lefitolimod), de deux bNAbs différents (qui ciblent différents sites importants pour le cycle de vie du VIH). Les participants seront ensuite suivis après l'arrêt du traitement. Cette étude devrait se terminer en décembre 2025.
Le Treatment Action Group (TAG) aux États-Unis a publié une liste en ligne d'essais cliniques et d'études d'observation (études qui n'impliquent pas d'intervention) liés à la guérison du VIH et basés sur des registres d'essais cliniques. Cette liste est accessible ici.
Phases de la recherche d'essais cliniques sur le VIH
Un essai clinique est une étude de recherche dans laquelle des personnes se portent volontaires pour aider les chercheurs à trouver des réponses à des questions liées à un problème de santé ou médical donné. Les essais cliniques sur le VIH ont joué un rôle essentiel dans la mise au point des antirétroviraux actuellement utilisés dans la thérapie anti-VIH. Souvent, la recherche commence en laboratoire dans des tubes à essai et des cellules en culture. C'est ce qu'on appelle la recherche "in vitro" ou préclinique. Les études in vitro prometteuses passent ensuite généralement à des études sur des animaux, appelées recherche "in vivo".
En règle générale, les études sont menées sur des animaux à l'aide de modèles destinés à reproduire ce qui est censé se produire chez l'homme, avant que la recherche ne soit approuvée pour des études sur l'homme. Si les résultats sont concluants, la recherche peut passer à un essai clinique de phase 1. La plupart des recherches sur les stratégies de guérison et d'immunothérapie du VIH en sont à ces premières phases. La recherche sur la guérison vise à identifier les stratégies prometteuses qui pourraient éventuellement déboucher sur des approches curatives largement efficaces.
La recherche de phase 1 se concentre sur la sécurité et la tolérabilité du médicament ou de l'intervention. Différentes doses sont utilisées pour trouver une dose sûre et évaluer les effets secondaires. Le nombre de participants est généralement compris entre 20 et 100 personnes. L'étude peut durer quelques jours, une semaine ou un mois. Si l'intervention est jugée suffisamment sûre pour être poursuivie, la recherche peut passer à la phase 2.
Sous-titre facultatif
La recherche de phase 2 se concentre sur l'efficacité de l'intervention. La recherche vise à déterminer si le traitement fonctionne, ainsi qu'à évaluer de manière continue la sécurité chez quelques centaines de participants, et ce pendant une durée plus longue que la phase 1 (généralement de 6 à 12 mois). Les études de phase 2 examinent parfois différentes doses afin d'identifier la dose la plus efficace. Si les résultats de la phase 2 sont positifs, on passe à la phase 3.
La phase 3 de la recherche vise à confirmer l'efficacité et la sécurité de l'intervention étudiée sur des groupes de participants plus importants (souvent entre 1 000 et 3 000) pendant des périodes plus longues (2 à 3 ans). Davantage de données sur la sécurité sont recueillies auprès des participants. Si les résultats d'un essai clinique de phase 3 sont prometteurs et sûrs, les données peuvent être soumises à une autorité sanitaire (par exemple, Santé Canada) afin d'obtenir l'approbation de la thérapie.
La recherche de phase 4 est communément appelée études post-commercialisation. Une fois qu'un médicament ou un vaccin a été approuvé et homologué au Canada, les études de phase 4 continuent à surveiller les effets à long terme et la sécurité de l'intervention.
Les essais cliniques impliquant des personnes séropositives passent par les phases 1, 2 et 3 et peuvent être menés dans un seul centre de recherche ou dans plusieurs centres et pays. Toutes les études de recherche sur le VIH ont des critères d'inclusion et d'exclusion pour les personnes qui peuvent participer à l'étude et leurs protocoles sont approuvés par un comité d'éthique de la recherche.
Comme pour les autres types d'essais cliniques, la recherche sur le VIH est soumise à des règles strictes en matière d'éthique et de consentement éclairé. Si vous envisagez de participer à un essai ou si vous souhaitez simplement en savoir plus, utilisez la fonction de recherche sur ClinicalTrials.gov pour trouver des études sur le VIH à la recherche de participants volontaires. Certains essais cliniques sur le VIH et le sida ne concernent que des personnes séropositives. D'autres études recrutent des personnes qui ne sont pas séropositives.
Questions fréquemment posées sur la recherche d'un traitement contre le VIH
Vous trouverez ci-dessous quelques-unes des questions les plus fréquemment posées par les patients à leurs prestataires de traitement. Il s'agit également de questions souvent soulevées par les membres de la communauté lors de discussions relatives à la guérison du VIH.
La première étape consiste à parler à votre médecin ou à votre équipe soignante pour savoir si des études sont en cours dans votre centre ou dans la ville où vous vivez. La plupart des études sur la guérison ont lieu aux États-Unis, mais certains des plus grands centres du Canada (Montréal, Ottawa, Toronto, Vancouver) peuvent également avoir de telles études en cours ou planifiées pour l'avenir. Même si vous n'habitez pas dans une ville où une étude est menée, il est possible, en fonction de la distance à laquelle vous habitez, de vous rendre sur le site où se déroule l'étude ou de participer à distance. Lorsque vous trouvez une étude qui vous intéresse, parlez-en à l'équipe chargée de l'étude. En général, la première étape consiste à parler au coordinateur de l'étude pour en savoir plus sur l'étude, le protocole et pour savoir si vous êtes éligible.
La première étape consiste à parler à votre médecin ou à votre équipe soignante pour savoir si des études sont en cours dans votre centre ou dans la ville où vous vivez. La plupart des études sur la guérison ont lieu aux États-Unis, mais certains des plus grands centres du Canada (Montréal, Ottawa, Toronto, Vancouver) peuvent également avoir de telles études en cours ou planifiées pour l'avenir. Même si vous n'habitez pas dans une ville où une étude est menée, il est possible, en fonction de la distance à laquelle vous habitez, de vous rendre sur le site où se déroule l'étude ou de participer à distance. Lorsque vous trouvez une étude qui vous intéresse, parlez-en à l'équipe chargée de l'étude. En général, la première étape consiste à parler au coordinateur de l'étude pour en savoir plus sur l'étude, le protocole et pour savoir si vous êtes éligible.
De même, il peut y avoir des risques et des effets secondaires associés aux thérapies spécifiques étudiées. Une personne doit être consciente des risques et prête à les assumer pour participer à une étude. La compréhension de ces risques est une partie très importante du processus de consentement, et les participants peuvent se retirer d'une étude à tout moment. En outre, étant donné que la majeure partie du réservoir du VIH se trouve dans l'intestin, de nombreuses études de guérison comporteront des procédures invasives telles que la leucaphérèse pour extraire les globules blancs ou la coloscopie avec biopsies de l'intestin. Le nombre et la nature des procédures peuvent avoir un impact sur la volonté d'une personne de participer. D'autres considérations pratiques entrent également en ligne de compte : Si une personne travaille pendant les heures normales de bureau, il n'est peut-être pas possible de s'absenter régulièrement du travail pour se rendre aux visites de l'étude. Les personnes susceptibles de tomber enceintes peuvent ne pas répondre aux critères de participation à l'étude, à moins qu'elles n'acceptent de prendre des mesures contraceptives pendant toute la durée de l'étude.
Cela dépend de la nature de l'intervention et des données que les chercheurs recueillent (par exemple, travaux de laboratoire, scanners, entretiens). Souvent, les visites sont hebdomadaires pendant un certain temps, puis toutes les deux semaines. Les visites durent souvent au moins 2 à 3 heures. Par la suite, ce rythme peut être ramené à une fois par mois.
La première étape consiste à parler à votre médecin ou à votre équipe soignante pour savoir si des études sont en cours dans votre centre ou dans la ville où vous vivez. La plupart des études sur la guérison ont lieu aux États-Unis, mais certains des plus grands centres du Canada (Montréal, Ottawa, Toronto, Vancouver) peuvent également avoir de telles études en cours ou planifiées pour l'avenir. Même si vous n'habitez pas dans une ville où une étude est menée, il est possible, en fonction de la distance à laquelle vous habitez, de vous rendre sur le site où se déroule l'étude ou de participer à distance. Lorsque vous trouvez une étude qui vous intéresse, parlez-en à l'équipe chargée de l'étude. En général, la première étape consiste à parler au coordinateur de l'étude pour en savoir plus sur l'étude, le protocole et pour savoir si vous êtes éligible.
Plus important encore, une intervention doit être sûre et bien tolérée par les participants. Pour déterminer l'efficacité d'une stratégie de guérison ou de rémission, les participants ne doivent pas connaître de rebond de la charge virale à l'arrêt du traitement, ou la charge virale doit être très faible pendant un certain temps (par exemple, deux ans après l'arrêt du traitement). Pour une guérison fonctionnelle, la quantité de VIH restant dans l'organisme doit être suffisamment faible pour ne pas avoir d'impact sur la santé de la personne et ne pas être transmissible à d'autres en l'absence de traitement antirétroviral.
Principales ressources sur les essais cliniques
Langage préféré par la communauté pour décrire les cas de guérison et de contrôle du VIH (AIDS Vaccine Advocacy Coalition)
Pour vous tenir au courant des essais cliniques les plus récents, vous pouvez rechercher des essais spécifiques dans des bases de données publiques telles que :
- ClinicalTrials.gov: www.clinicaltrials.gov
- Plate-forme du registre international des essais cliniques de l'OMS: www.who.int/ictrp/en
- Registre des essais cliniques de l'Union européenne: www.clinicaltrialsregister.eu
Trouver une étude
CTN+ soutient des essais cliniques répondant aux normes scientifiques les plus élevées. Chaque essai a été approuvé par des comités nationaux d'évaluation par les pairs.
Derniers développements / Études de fond :
Parcourir toutes les étudesOu utiliser les filtres
Nos collaborateurs
Les chercheurs du CTN+ constituent l'épine dorsale du réseau en générant des idées, en collaborant à de nouvelles initiatives, en menant des recherches et en partageant leurs connaissances.
Découvrez notre réseauRejoindre le CTN+
Vous souhaitez rejoindre le CTN+? Nous sommes toujours à la recherche de nouveaux membres pour répondre aux questions de recherche les plus urgentes d'aujourd'hui, tout en anticipant les questions de demain.
En savoir plus